
Các bệnh tim mạch có thể gây tử vong bất cứ lúc nào, nên việc phòng ngừa là vô cùng cần thiết. Rối loạn mỡ máu (lipid máu) góp phần gây ra khoảng 56% bệnh tim thiếu máu cục bộ và 18% đột quỵ, dẫn đến 4,4 triệu người tử vong hàng năm trên thế giới. Bài viết này cập nhật những khuyến cáo mới nhất về việc chẩn đoán, điều trị và theo dõi bệnh rối loạn mỡ máu, mời bạn cùng theo dõi.
Mục lục
Vì sao rối loạn mỡ máu làm tăng nguy cơ tim mạch?
Máu nhiễm mỡ hay còn gọi là rối loạn mỡ (lipid) máu là sự bất thường trong chuyển hóa lipid, dẫn tới sự thay đổi về chức năng và/hoặc nồng độ của các thành phần mỡ trong máu. Các thành phần của lipid máu trong cơ thể là triglycerid (TG), phospholipid, cholesterol (CT) và một số chất khác ít quan trọng hơn, trong đó quan trọng nhất là cholesterol.
Mỡ máu cao sẽ làm lắng đọng các mảng lipid, cholesterol và một số chất khác trên thành động mạch, hình thành các mảng xơ vữa động mạch, thành mạch máu trở nên dày và cứng hơn, mất khả năng mềm và đàn hồi như trong điều kiện bình thường.
Các mảng vữa này dần dần làm cho đường kính của động mạch nhỏ dần lại, gây nên chứng đau thắt ngực. Một cơn đau xé ngực như bị một cái búa đánh vào ngực. Hiện tượng này xảy ra vì động mạch bị thắt lại, làm cho máu không lưu thông vào tim theo một tốc độ cần thiết.
Nếu các mảng vữa này bị vỡ thành từng mảnh nhỏ, nó sẽ thải những chất béo ra ngoài. Những chất béo này kích thích hình thành những cục máu; và những cục máu này lớn dần đến khi chúng làm nghẽn hoàn toàn động mạch. Quá trình này chỉ xảy ra trong vòng vài phút, và hậu quả cuối cùng là chứng huyết khối động mạch vành, bệnh nhân cảm thấy đau đớn không thể chịu nổi. Nạn nhân có thể bị chết vì bệnh nhồi máu cơ tim.
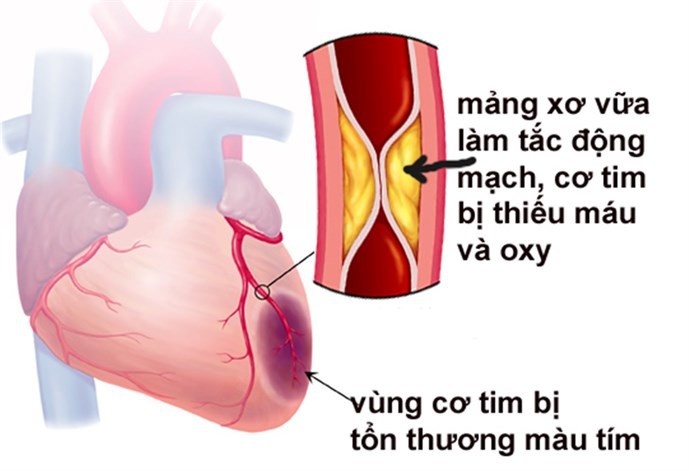
Quá trình này cũng có thể xảy ra ở các động mạch trung bình và động mạch lớn, nhất là các động mạch chuyển máu vào tim, não, cật, và chân, gây ra những biến chứng gây tử vong cao như:
- Tai biến mạch máu não
- Nhồi máu cơ tim
- Bệnh mạch vành
- Tăng huyết áp
- …
Ai nên tầm soát rối loạn mỡ máu?
Tầm soát rối loạn mỡ máu thường được chỉ định với những người có biểu hiện lâm sàng của bệnh tim mạch, tăng nguy cơ bệnh tim mạch và bất kỳ khi nào cần tầm soát yếu tố nguy cơ.
Các tình trạng như viêm khớp dạng thấp, lupus ban đỏ hệ thống, vảy nến cũng làm tăng nguy cơ tim mạch và rối loạn lipid máu.
Ở phụ nữ, đái tháo đường hoặc tăng huyết áp trong thai kỳ là các chỉ điểm nguy cơ. Còn đối với nam giới là chứng rối loạn cương dương.
Bệnh nhân bệnh thận mạn cũng tăng nguy cơ các biến cố tim mạch và nên được tầm soát rối loạn mỡ máu.
Các biểu hiện lâm sàng của rối loạn mỡ máu di truyền như u vàng (xanthoma), xanthelasma (< 45 tuổi) nên được tầm soát, nhất là tăng cholesterol máu gia đình, một rối loạn đơn gen thường gặp nhất liên quan với bệnh tim mạch sớm.
Tầm soát rối loạn lipid máu cũng nên được chỉ định ở các bệnh nhân bệnh động mạch ngoại biên hoặc tăng độ dày lớp nội trung mạc hoặc xơ vữa động mạch cảnh.
Ngoài ra, nếu bạn là nam ≥ 40 tuổi và nữ ≥ 50 tuổi hoặc sau mãn kinh, nhất là khi có các yếu tố nguy cơ tim mạch bạn cũng cần được tầm soát mỡ máu. Nếu bạn là thành viên trong gia đình có người bị rối loạn mỡ máu nặng và bệnh tim mạch sớm thì cũng được tầm soát rối loạn mỡ máu sớm.
Đánh giá các chỉ số mỡ máu
Các chỉ số để đánh giá mỡ máu là cholesterol toàn phần, triglyceride, HDL-Cholesterol, LDL-Cholesterol. Các trị số khác có thể xem xét là non-HDL-C (ApoB có thể được xem tương đương non-HDL-C) Lipoprotein (a), tỉ số apoB:apoA1, tỉ số non-HDL-C:HDL-C…
Chỉ số lipid máu ở mức bình thường, mức ranh giới và mức nguy cơ cao ở người lớn được liệt kê rõ trong bảng dưới đây
| Chỉ số | Mức bình thường
(mg/dL) |
Mức ranh giới
(mg/dL) |
Mức nguy cơ cao (mg/dL) |
| Total Cholesterol
TC |
< 200 | 200 – 239 | ≥ 240 |
| Cholesterol tốt
HDL – C |
≥ 60 | 40 – 59 (nam)
50 -59 (nữ) |
< 40 (nam)
<50 (nữ) |
| Cholesterol xấu
LDL – C |
<100 (bình thường)
100 – 129 (gần đạt ngưỡng bình thường) |
130 – 159 | 160 – 189 (nguy cơ cao)
≥ 190 (nguy cơ rất cao) |
| Triglycerid
TG |
<150 | 150 – 199 | 200 – 499 (nguy cơ cao)
>500 nguy cơ rất cao |
| Non-HDL-cholesterol | <130 (bình thường)
130-159 (gần đạt ngưỡng bình thường) |
160-189 (đường biên giới cao) | 190-219 (nguy cơ cao)
> 220 (nguy cơ rất cao) |
| TG/HDL-C | <2 | >4 (nguy cơ cao)
>6 (nguy cơ rất cao) |
|
| TC/HDL-C | <4,4 | ||
| LDL/HDL-C | <2,9 | ||
| Non-HDL/HDL-C | <3,5 |
Mục tiêu điều trị rối loạn mỡ máu
Các hướng dẫn điều trị rối loạn mỡ máu trên thế giới đều tập trung vào giảm LDL-C để dự phòng bệnh tim mạch. Nhiều kết quả nghiên cứu cho thấy giảm nguy cơ tim mạch với giảm LDL-C phụ thuộc liều; giảm LDL-C càng nhiều, giảm nguy cơ tim mạch càng nhiều. Lợi ích liên quan giảm LDL-C không đặc hiệu đối với điều trị statin. Không có nồng độ LDL-C được xác định mà dưới đó lợi ích ngừng hoặc gây hại. Có sự khác biệt đáng kể giữa các cá nhân trong đáp ứng LDL-C với chế độ ăn và điều trị thuốc.
Các mục tiêu lipid là một phần của chiến lược làm giảm nguy cơ tim mạch toàn diện. Phân loại mức nguy cơ tim mạch toàn thể và chiến lược can thiệp dựa vào nguy cơ tim mạch toàn thể và nồng độ LDL-C.
Phân tầng nguy cơ tim mạch toàn bộ
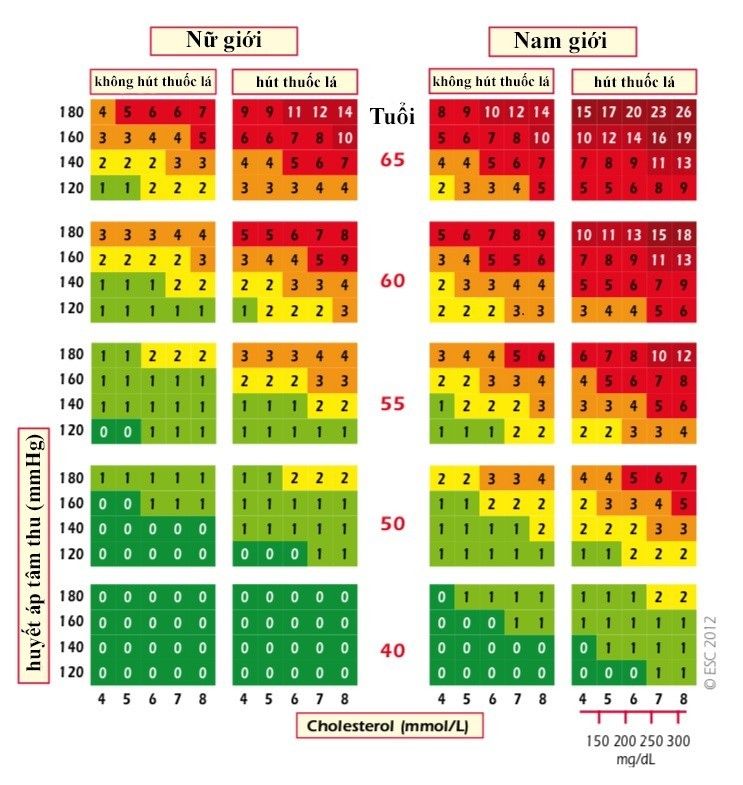
Thang điểm SCORE dành cho các nước nguy cơ tim mạch thấp
★ Nguy cơ rất cao khi có 1 trong các yếu tố sau:
– Đã được chẩn đoán bệnh tim mạch bằng các xét nghiệm xâm lấn hoặc không xâm lấn, tiền căn nhồi máu cơ tim, hội chứng vành cấp, tái tưới mạch máu mạch vành hoặc các động mạch khác, đột quỵ thiếu máu não và bệnh lý động mạch ngoại biên.
– Đái tháo đường type 2, đái tháo đường type 1 có tổn thương cơ quan đích (như microalbumin niệu)
– Bệnh thận mạn tính từ trung bình đến nặng (độ lọc cầu thận < 60 mL/phút/1,73 m2.
– Điểm SCORE ≥ 10% cho nguy cơ tử vong trong 10 năm do bệnh tim mạch.
★ Nguy cơ cao khi có một trong các yếu tố sau:
– Những yếu tố nguy cơ riêng lẻ nặng như rối loạn lipid máu gia đình và tăng huyết áp nặng.
– Điểm SCORE ≥ 5% và < 10 % cho nguy cơ tử vong 10 năm do bệnh tim mạch.
★ Nguy cơ trung bình
Điểm SCORE ≥ 1% và < 5% cho nguy cơ tử vong trong 10 năm do bệnh tim mạch.
Nguy cơ này cần được đánh giá thêm các yếu tố như tiền căn gia đình có bệnh tim mạch sớm, béo phì, mức độ hoạt động thể lực, HDL – C, TG, hs – CRP, lipoprotein (a), fibrinogen, homocystein, apo B.
★ Nguy cơ thấp
– Điểm SCORE < 1% cho nguy cơ tử vong trong 10 năm do bệnh tim mạch.
Chiến lược can thiệp lipid máu dựa vào liên quan giữa nguy cơ bệnh tim mạch toàn bộ và nồng độ LDL – C
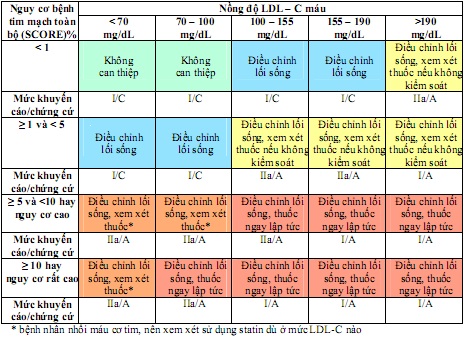
Khuyến cáo mục tiêu điều trị LDL – C
LDL – C được coi là mục tiêu điều trị chính trong gần như mọi chiến lược điều trị rối loạn mỡ máu.
+ Bệnh nhân có nguy cơ rất cao bị bệnh tim mạch thì mức LDL – C mục tiêu là < 1,8 mmol/L (<70 mg/dL) và hoặc LDL – C giảm được ≥ 50 % nếu không thể đạt được mục tiêu trên.
+ Bệnh nhân có nguy cơ cao bị bệnh tim mạch thì mục tiêu điều trị cần đạt được là LDL – C <2,5 mmol/L (<100 mg/dL).
+ Bệnh nhân có nguy cơ trung bình bị bệnh tim mạch thì cần coi mục tiêu điều trị là LDL – C <3,0 mmol/L (< 115 mg/dL).
Ngoài ra, không có mục tiêu chuyên biệt đối với HDL-C và triglyceride được xác định trong các thử nghiệm lâm sàng. Mặc dù tăng HDL-C dự đoán sẽ làm giảm sự thoái triển xơ vữa động mạch, và HDL-C thấp có liên quan với tăng các biến cố và tử vong ở bệnh nhân bệnh mạch vành.
Điều chỉnh lối sống
Vai trò của dinh dưỡng và lối sống trong dự phòng bệnh tim mạch đã được nhiều kết quả nghiên cứu ủng hộ. Dinh dưỡng và lối sống có thể ảnh hưởng trực tiếp đến sự hình thành xơ vữa động mạch hoặc ảnh hưởng đến các yếu tố nguy cơ truyền thống như mỡ máu, huyết áp hoặc nồng độ đường huyết.
Các khuyến cáo thay đổi lối sống và chọn lựa thức ăn lành mạnh để điều trị nguy cơ tim mạch toàn thể còn có:
✔ Sử dụng thực phẩm địa phương; thực phẩm lành mạnh từ các nền văn hóa khác vẫn được khuyến khích.
✔ Ăn đa dạng thực phẩm, nhưng cần phòng ngừa thừa cân và béo phì.
✔ Ăn nhiều trái cây, rau, cây họ đậu, hạt, ngũ cốc nguyên hạt và cá.
✔ Kiêng chất béo chuyển hóa hoặc bão hòa (bơ cứng, dầu nhiệt đới, thịt nhiều chất béo hoặc nấu sẵn, kẹo, kem, bơ, pho mát thường).
✔ Nên dùng các chất béo đơn không bão hòa (dầu oliu) và chất béo đa không bão hòa (dầu thực vật không nhiệt đới) để giữ chất béo trans < 1% tổng năng lượng và chất béo bão hòa < 10% (< 7% trị số cholesterol huyết tương cao).
✔ Dùng muối < 5 g/ngày.
✔ Hạn chế thức uống có cồn.
✔ Hạn chế dùng nhiều đường, đặc biệt những người thừa cân, tăng triglyceride máu, hội chứng chuyển hóa hoặc đái tháo đường.
✔ Tập thể dục ít nhất 30 phút/ngày mỗi ngày.
✔ Ngưng hút thuốc lá
Điều trị tăng cholesterol bằng thuốc
Statin
Statin làm giảm tổng hợp cholesterol ở gan. Statin là thuốc được nghiên cứu nhiều nhất trong dự phòng bệnh tim mạch. Các kết quả trên quy mô lớn cho thấy statin làm giảm đáng kể bệnh tim mạch trong dự phòng nguyên phát lẫn thứ phát ở cả hai giới, và tất cả các nhóm tuổi. Statin làm giảm tiến triển hoặc thậm chí thúc đẩy sự thoái triển của mảng xơ vữa động mạch vành.
Thuốc gắn axit mật
Với liều cao nhất 24g cholestyramine, 20g colestipol hoặc 4,5g colesevelam, LDL-C giảm 18 -25%. Thuốc này không ảnh hưởng lên HDL-C nhưng có thể làm tăng triglyceride ở một số bệnh nhân.
Thuốc ức chế hấp thu cholesterol
Ezetimibe là thuốc giảm lipid đầu tiên ức chế hấp thu cholesterol trong thức ăn và mật mà không ảnh hưởng chất dinh dưỡng tan trong chất béo. Trong các thử nghiệm lâm sàng, đơn trị ezetimibe giảm LDL-C 15-22% ở các bệnh nhân tăng cholesterol máu. Điều trị phối hợp ezetimibe và statin làm giảm thêm 15-20% nồng độ LDL-C.
Ezetimibe nên được sử dụng như điều trị hàng thứ hai phối hợp với statin khi mục tiêu điều trị không đạt được với liều statin cao nhất dung nạp được hoặc ở các bệnh nhân không dung nạp hoặc chống chỉ định với statin.
Thuốc ức chế PCSK9
Thuốc có cơ chế nhắm vào protein PCSK9 liên quan với kiểm soát thụ thể LDL. Hiệu quả giảm LDL-C khoảng 50-70% độc lập với điều trị nền (statin, ezetimibe …), giảm các biến cố tim mạch.
Bệnh nhân nguy cơ tim mạch toàn thể rất cao, tăng cholesterol dị hợp tử (và một số bệnh nhân tăng cholesterol đồng hợp tử) đang điều trị liều tối đa dung nạp được của thuốc hàng thứ nhất và hàng thứ hai và/hoặc lọc máu và không dung nạp statin với nồng độ LDL-C cao kéo dài là các ứng cử viên thích hợp cho sử dụng thuốc ức chế PSCK9.
Nicotinic acid
Nicotinic acid có tác dụng điều hòa lipid rộng, tăng HDL-C đến 25% phụ thuộc liều và giảm LDL-C 15-18% và triglyceride 20-40 % với liều 2 g/ngày.
Tuy nhiên, các nghiên cứu gần đây về axit nicotinic cho thấy không có tác dụng lợi ích mà còn tăng tần suất tác dụng phụ nặng. Axit nicotinic hiện không được chấp thuận bởi Cục Dược phẩm châu Âu (EMA).
Điều trị tăng triglyceride bằng thuốc
So với chứng cứ về lợi ích của giảm LDL-C, lợi ích của giảm triglyceride vẫn còn khiêm tốn. Tuy nhiên các chứng cứ gần đây về triglyceride là một yếu tố nguy cơ tim mạch có thể khuyến khích việc giảm triglyceride. Các can thiệp bằng thuốc có sẵn bao gồm statin, fibrate, ức chế PCSK9.
Điều trị HDL – Cholesterol thấp
Nồng độ HDL-C thấp là yếu tố làm tăng nguy cơ phát triển sớm xơ vữa động mạch. Tình trạng tăng nguy cơ tim mạch liên quan nồng độ HLD-C thấp từ 0,65 đến 1,17 mmol/L (25 đến 45 mg/dL).
Kết quả nghiên cứu cho thấy tăng 7,5% HDL-C cùng với giảm LDL-C đến mục tiêu 2,0 mmol/L (< 80 mg/dL) là yêu cầu tối thiểu cho thoái triển mảng xơ vữa.
Nồng độ HDL-C có thể tăng đến 10% bằng việc thay đổi lối sống bao gồm giảm cân, tập thể dục, ngưng hút thuốc và sử dụng rượu. Nhiều trường hợp cần can thiệp bằng thuốc. Tuy nhiên, vẫn chưa có chứng cứ rõ ràng rằng tăng HDL-C thực sự dẫn đến dự phòng bệnh tim mạch.
Những hướng dẫn mới về bệnh rối loạn mỡ máu hy vọng sẽ giúp bạn chọn lựa những phương pháp tối ưu nhất trong việc phòng và điều trị bệnh, góp phần cải thiện các biến cố tim mạch và giảm gánh nặng toàn cầu của bệnh tim mạch do xơ vữa mang lại.
OMRON Việt Nam
Nguồn tham khảo: https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Dyslipidaemias-Management-of